, Christine Nowarra2, Martina Kahl-Scholz3 und Christel Vockelmann4
(1)
Schule für Gesundheitsberufe, Bereich MTRA, Klinikum Dortmund gGmbH, Dortmund, Deutschland
(2)
Klinik für Radiologie Neuroradiologie, Klinikum Dortmund gGmbH, Beurhausstr. 40, 44137 Dortmund, Deutschland
(3)
Möhnesee, Deutschland
(4)
Radiologische Klinik, Christophorus-Kliniken GmbH, Coesfeld, Deutschland
Lisa ist MTRA-Schülerin im 3. Ausbildungsjahr. Abgesehen von der beginnenden Prüfungsvorbereitung hat sie momentan noch ganz andere Dinge im Kopf: Die Bewerbungen stehen an, und sie muss entscheiden, wo und für wen sie später arbeiten möchte.
Der Stellenmarkt lässt ihr momentan jede Menge Freiheiten: Von Radiologiepraxen über kleinere Krankenhäuser in malerisch-ländlichen Regionen bis hin zu großen Unikliniken – alle suchen MTRA.
Ihre praktische Ausbildung hat Lisa sowohl in einer großen Klinik als auch in einer kleinen Praxis absolviert. Gefühlt stand in der Praxis das Geld verdienen an erster Stelle. Das Team war klein und übersichtlich: MTRA, Radiologen, medizinische Fachangestellte und Schreibkräfte. Gearbeitet wurde schnell und effizient. Oft hörte Lisa Dinge wie „Das machen wir jetzt nicht, das kann nicht abgerechnet werden.“
In der Klinik gestaltete sich der Arbeitsalltag etwas anders. Neben den Mitarbeitern in der Radiologischen Abteilung musste sich Lisa noch mit Mitarbeitern des Transportdienstes, Pflegekräften, Ärzten anderer Abteilungen und vielen Menschen mehr auseinander setzen. Dazu kam, dass die Patienten, im Gegensatz zur Praxis, schwerer erkrankt waren, und jede Menge Notfälle „reingeschoben“ werden mussten. Da spielte die Abrechnung keine so große Rolle. Wenn man z. B. in der Angio einen Katheter mehr brauchte, ging man an den Materialschrank und nahm sich einen. Und es machte auch keiner einen Aufstand, wenn etwas unsteril wurde. Man nahm einfach etwas Neues.
„Das Arbeiten in der Klinik ist abwechslungsreicher, für mich aber auch viel anstrengender. Jeder hat etwas zu sagen und macht Vorschriften. Allein die eine Pflegekraft neulich, die mich auf Station angepfiffen hat, weil ich einen Kittel in einem Isolierzimmer nicht an der richtigen Stelle abgelegt hatte. Dann noch die Nachtdienste. Das hätte ich in einer Praxis nicht, ganz abgesehen von den Feiertagen. Dafür sehe ich die Patienten in der Klinik manchmal wieder und bekomme mit, wie sie wieder gesund werden. In der Praxis fühle ich mich stärker wie in einer Durchlaufstation. Patient kommt, wird geröntgt und ist wieder weg.
Ich weiß einfach nicht, wie ich mich entscheiden soll. Warum ist das alles so unterschiedlich, obwohl doch die Arbeit die gleiche ist?“ klagt sie in einem Gespräch ihrer besten Freundin Janine.
„Dafür hast du einen Job im Gesundheitswesen. Ich habe neulich erst irgendwo gelesen, dass das eine wirtschaftliche Wachstumsbranche ist. Ich weiß gar nicht, warum da immer so gejammert wird. Das Personal bekommt, im Vergleich zu Frisören, doch ein gutes Gehalt.
Und selbst wenn du irgendwo anfängst, und es dir nicht gefällt, kannst du wieder wechseln. Einen Job bekommst du immer.“ hält Lisas Freundin dagegen. „Fang doch erst mal in der Klinik an und wenn du in ein paar Jahren keine Lust mehr auf Dienste hast und dein Rücken das Heben nicht mehr mitmacht, dann wechselst du in eine kleine Praxis.“
„So viel Kohle gibt es in den Krankenhäusern schon lange nicht mehr.“ erwidert Lisa, „Die müssen auch sparen. Früher hatten die mehr MTRA in der Abteilung.“
„Du Arme“, witzelt Janine, „jetzt hast du die Qual der Wahl zwischen mehreren Stellen statt zwischen den Sachbearbeitern bei der Agentur für Arbeit.“
11.1 Organisation des Gesundheitswesen in Deutschland
C. Vockelmann5
(5)
Radiologische Klinik, Christophorus-Kliniken GmbH, Coesfeld, Deutschland
Das Gesundheitssystem in Deutschland ist zweigeteilt in einen ambulanten und einen stationären Sektor, die relativ isoliert voneinander arbeiten. Beide Sektoren sind hauptsächlich privatwirtschaftlich geführt, abgesehen von staatlichen Krankenhäusern. Zum Gesundheitssystem gehören neben den Empfängern von Leistungen, also den Patienten, die verschiedenen Leistungserbringer. Dazu gehören Ärzte, Pflegepersonal, MTRA, Apotheker, Physiotherapeuten etc. Als Leistungszahler treten die Kostenträger, also Krankenversicherungen, Pflege- und Unfallversicherungen sowie Beihilfestellen ein. Letztlich finanzieren aber natürlich der Versicherte und der Arbeitgeber das Gesundheitssystem.
Seit 1972 werden die Krankenhäuser in Deutschland nach dem System der dualen Finanzierung finanziert. Das bedeutet, dass die Krankenhäuser zum einen durch die erbrachten Leistungen an ihren Patienten Geld von den Krankenkassen einnehmen, zum anderen Geld pauschal für das Vorhalten der Planbetten und Sonderfinanzierungen z. B. bei Neubauten oder Großgeräteanschaffungen vom Bundesland erhalten. Dieser zweite Teil der Finanzierung ist in den letzten Jahren aufgrund der schlechten Finanzsituation der Bundesländer jedoch deutlich zurückgefahren worden.
Sowohl im ambulanten als auch im stationären Sektor sind die Leistungen der gesetzlich Versicherten sozusagen gedeckelt. Ein Krankenhaus verhandelt jährlich mit den gesetzlichen Krankenkassen ein Jahresbudget für eine bestimmte Leistungsmenge. Überschreitet das Krankenhaus diese Leistungsmenge, implantiert also z. B. statt bei 100 Patienten bei 200 eine Hüftgelenksprothese, werden die über die Vereinbarung hinaus geleisteten Fälle nicht mehr voll vergütet, das Krankenhaus muss Abschläge in Kauf nehmen. Erst im Folgejahr kann dann über Mehrleistungen neu verhandelt werde n, damit das Haus ein höheres Jahresbudget erhält.
Eine ähnliche Regelung gibt es im ambulanten Bereich. Auch hier gibt es Abschläge bei der Vergütung einer Leistung, wenn mehr Leistungen erbracht werden, als im Vergleichsquartal des Vorjahres.
Einen neuen Ansatz in der Versorgung der Bevölkerung stellt das Konzept der integrierten Versorgung dar. Hierbei schließen sich Krankenkassen, Patienten, Ärzte und Krankenhäuser z. B. einer Region zusammen. Die Krankenkassen stellen diesem Netzwerk einen Betrag für jeden teilnehmenden Patienten zur Verfügung, das Netzwerk versorgt mit diesem Betrag seine Mitglieder. Vorteil ist, dass auch gesundheitsfördernde Maßnahmen übernommen werden können (z. B. Rauchentwöhnung). Eine Gefahr stellt aber ein „sehr teurer“ Patient, z. B. mit einer Bluterkrankheit dar, der dann durch die zur Verfügung stehende Pauschale nicht mehr adäquat behandelt werden kann. Ein Beispiel für eine Art der integrierten Versorgung stellt die Knappschaft dar, die als Besonderheit zeitgleich Krankenkasse und Träger von Krankenhäusern und Rehakliniken ist. Hierdurch ergeben sich deutlich bessere Steuerungsmöglichkeiten für den Hauptakteur im Netzwerk.
11.2 Finanzierungsmöglichkeiten einer Radiologie
C. Vockelmann6
(6)
Radiologische Klinik, Christophorus-Kliniken GmbH, Coesfeld, Deutschland
Die Einnahmen einer Radiologie, vergleichbar auch einer Strahlentherapie oder einer Nuklearmedizin, unterscheiden sich im ambulanten und stationären Sektor elementar voneinander. Für beide Sektoren im Gesundheitswesen gilt aber genauso wie in der eigenen Haushaltskasse: Nur langfristig schwarze Zahlen sichern das eigene Überleben.
11.2.1 Ambulanter Sektor
Einnahmen im ambulanten Bereich können aus drei Töpfen generiert werden. Spielen wir einmal die drei Fälle durch:
Privat und gesetzlich versicherte Patienten
Gesetzlich krankenversicherte Patienten
Max Mustermann hat Rückenschmerzen und geht zu seinem Orthopäden. Dieser schlägt eine Röntgenaufnahme der Lendenwirbelsäule, kurz LWS, vor und schickt Herrn Mustermann mit einem gelbem Überweisungsschein in Ihre Praxis zu Dr. Leucht.
Hier wird der Patient zunächst in der Praxissoftware erfasst, indem Sie die Versichertenkarte einlesen. Nachdem Sie die notwendigen Informationen zu der Untersuchung mit Dr. Leucht abgesprochen haben, fertigen Sie die Röntgenaufnahme an. Sie dokumentieren in der Praxissoftware die Untersuchung Röntgen LWS in 2 Ebenen und erfassen die zugehörigen Dosisflächenprodukte.
Wissen Sie noch, was das Dosisflächenprodukt ist?
Anschließend schicken Sie den Patienten zu Dr. Leucht, der den Befund mit dem Patienten bespricht. Bevor Sie den Patienten entlassen, geben Sie ihm noch eine CD mit, der Befund wird im Laufe der nächsten Tage von Dr. Leucht zu dem Orthopäden gefaxt. Für Sie ist der Job damit erledigt, aber noch hat die Praxis kein Geld verdient.
Dazu muss Dr. Leucht, unterstützt von Ihrer Chef-MTRA, am Quartalsende die KV-Abrechnung erstellen. Was heißt aber jetzt eigentlich Quartalsende? Für die Abrechnung ist das Jahr in 4 Teile aufgeteilt. Die Abrechnung ist jeweils am 31.03., 30.06., 30.09. und 31.12. fällig. Mit KV wird die kassenärztliche Vereinigung abgekürzt bezeichnet. Diese verteilt das Honorar an alle niedergelassenen Ärzte, die gesetzlich versicherte Patienten behandelt und einen sogenannten KV-Sitz haben. Ein KV-Sitz bedeutet, dass man eine Abrechnung gegenüber der KV erstellen darf. Die Honorarverteilung wird jedes Jahr neu verhandelt. Dabei wird nicht ausgehandelt, das ein Röntgen LWS in 2 Ebenen 10 € kostet, sondern 0,3 Punkte wert ist. Vergleichbar ist das mit der neuen Internetwährung Bit-Coin, von der Sie vielleicht schon gehört haben. Wie viel Geld man nun tatsächlich für die Röntgenaufnahme der LWS bekommt, hängt davon ab, wie viel Leistungen von allen niedergelassenen Ärzten in einem KV-Bereich erbracht worden sind. Die KV bekommt das Geld, das sie verteilt, von den Krankenkassen der gesetzlich Versicherten. Und die Krankenkasse bekommt das Geld von den Versicherten.
Und wie viel bekommt Ihre Praxis jetzt für die Röntgenaufnahme der LWS?
Ungefähr 20 €
Privatversicherte Patienten
Prof. von Schlau hat immer wieder Kopfschmerzen. Sein Neurologe überlegt, ob es von Veränderungen der Halswirbelsäule (HWS) kommt. Sicherheitshalber möchte er aber auch einen Tumor im Kopf mit einem MRT ausschließen. Daher schreibt er dem Patienten ein Privatrezept, auf dem er Dr. Leucht mitteilt, was er, vermutet und welche Untersuchungen er vorschlägt. Die Sprechstundenhilfe ruft bei Ihnen an, um einen Termin für den Patienten auszumachen. Am Untersuchungstag röntgen Sie die HWS in 2 Ebenen und bringen den Patienten dann zum Kernspintomographen zur Untersuchung. Als alle Untersuchungen fertig sind, spricht Dr. Leucht mit Prof. von Schlau, sie brennen die Untersuchungen auf eine CD und dokumentieren die Leistungen in der Praxissoftware.
Am Abend, nachdem alle Befunde fertig sind, setzt sich Dr. Leucht noch hin und überprüft Ihre Eingaben bei dem Patienten. Da der Patient gehbehindert war, setzt er einen Steigerungsfaktor ein und gibt diese Informationen an eine Abrechnungsfirma weiter. Diese schreibt dem Patienten eine Rechnung über die Beratung und Befundbesprechung, die Röntgenuntersuchung und das MRT nach GOÄ, der Gebührenordnung für Ärzte. Prof. von Schlau war sehr zufrieden mit der Behandlung in der Praxis, überweist das Geld direkt nach Erhalt der Rechnung an Dr. Leucht und reicht die Rechnung an seine Krankenkasse weiter. Diese überprüft die Rechnung und erstattet dann Prof. von Schlau die Kosten.
Und wie viel bekommt Ihre Praxis jetzt für die Röntgenaufnahme der HWS?
Ungefähr 50 €
IGEL
IGEL steht für individuelle Gesundheitsleistung . Die gesetzlichen Krankenkassen haben einen bestimmten Leistungskatalog, in dem alle Untersuchungen und Maßnahmen aufgelistet sind, die einem Versicherten zustehen. Wenn eine Untersuchung geplant ist, die in diesem Katalog nicht enthalten ist, kann der Patient eine Anfrage bei der Krankenkasse stellen, ob die Kosten übernommen werden. Beispiel für eine solche Untersuchung ist eine PET-CT-Untersuchung bei einem Lymphom. Bei anderen Untersuchungsverfahren kann der Patient die Kosten selbst übernehmen. Beim Hausarzt kann das der große jährliche Gesundheitscheck mit EKG und Blutuntersuchungen sein. Beim Radiologen ist z. B. eine periradikuläre Therapie zur Behandlung eines Bandscheibenvorfalls eine solche Leistung. In diesen Fällen schließen Patient und Arzt vor der Untersuchung einen Vertrag über die Behandlung und die Kosten, die der Patient dann selbst übernimmt.
11.2.2 Stationärer Sektor
Auch im Krankenhaus erfolgt die Vergütung der durchgeführten Maßnahmen unterschiedlich für GKV und PKV-versicherte Patienten. Gemeinsam ist beiden Versicherungsgruppen, dass die Vergütung über die sog. DRG abgebildet wird. Eine DRG (diagnosis related group) setzt sich zusammen aus Diagnose und Therapie. Dabei wird in operative und konservative Gruppen unterschieden. Zu der DRG wird noch eine Bewertung der Schwere des Falls vorgenommen. Resultierend aus dieser Eingruppierung wird für den Fall eine Pauschale überwiesen. Dabei ist für den Betrag nicht entscheidend, welche Mittel eingesetzt werden. Eine Appendizitis bei einem 20-jährigen jungen Mann wird immer mit dem gleichen Betrag vergütet. Dabei ist es egal, ob eine oder fünf Blutentnahmen durchgeführt wurden, und ob eine Computertomographie vor der Operation zur Diagnosesicherung erforderlich war. Auch wie lange ein Patient im Krankenhaus gelegen hat, ist nur sehr begrenzt wichtig für den Rechnungsbetrag. Die Rechnung kann nicht für jeden Verweildauertag im Krankenhaus erhöht werden. Andererseits können die Krankenkassen die Rechnung sogar kürzen, wenn an einem Tag keine Untersuchungen oder Maßnahmen bei dem Patienten durchgeführt wurden.
Wie viel von diesem Betrag der radiologischen Abteilung gutgeschrieben wird, ist nicht einheitlich geregelt. Es gibt Krankenhäuser, bei denen eine interne Verrechnung durchgeführt und der anfordernden Abteilung eine Art Rechnung geschrieben wird. In anderen Häusern wird die Leistung der radiologischen Abteilung nach GOÄ-Ziffern bemessen, d. h. die Leistung wird ähnlich wie die von Privatpatienten dokumentiert. Wenn die radiologische Abteilung Interventionen, z. B. eine Angiographie, durchführt, kann auch hieraus die DRG für den Patienten entstehen, sodass die Radiologie für die abzurechnende DRG und damit die Rechnungshöhe gegenüber der Krankenkasse verantwortlich ist.
Bei privatversicherten Patienten werden zusätzlich, ähnlich wie im ambulanten Bereich, die durchgeführten Maßnahmen und Untersuchungen in Rechnung gestellt. Der Rechnungsbetrag für die Maßnahmen, also z. B. der Röntgen-Thorax, wird um 25 % gekürzt als Ausgleich für die bereits in der DRG enthaltenen Kostenrechnung.
11.3 Arbeiten im interdisziplinären Team
T. Hartmann7
(7)
Schule für Gesundheitsberufe, Bereich MTRA, Klinikum Dortmund gGmbH, Dortmund, Deutschland
Lisa berichtet ihrer Freundin, dass sie im Rahmen der praktischen Ausbildung in Teams gearbeitet hat, in denen nicht nur MTRA , sondern auch Ärzte, Medizinische Fachangestellte (MFA), Pflegekräfte und viele mehr gearbeitet haben.
In solchen Arbeitsbereichen, in denen mehrere Berufsgruppen auf ein gleiches Ziel hinarbeiten, spricht man von einer Arbeitsgruppe oder einem interdisziplinären Team.
So eine Arbeitsgruppe zeichnet sich durch folgende Merkmale aus:
Es sind mehrere Personen beteiligt (MTRA, Ärzte, MFA, Pflegekräfte etc.).
Die Personen arbeiten über einen längeren Zeitraum zusammen (Dauer des Arbeitsverhältnisses).
Innerhalb der Gruppe werden unterschiedliche Rollen bzw. berufliche Aufgaben wahrgenommen (unterschiedliche Berufe und Hierarchiestufen).
Alle Mitarbeiter des Teams haben gemeinsame, übergeordnete Normen und Werte (die Gesundheit der Patienten).
Die Mitarbeiter sind durch ein „Wir-Gefühl“ miteinander verbunden (arbeiten in der gleichen Praxis/im gleichen Krankenhaus o. ä.).
Im Gesundheitswesen findet man auch den Begriff „multidisziplinäres Team“. Dieses wird definiert als Betreuungsteam für einen Patienten, in dem mehrere spezialisierte Berufsgruppen zusammen, an einem gemeinsamen Ziel arbeiten. Für den Patienten steht im besten Fall die Genesung als Ziel im Mittelpunkt aller Bemühungen. Dieses Ziel sollte auch Teil des „Wir-Gefühls“ eines Teams sein.
Wie sehen solche Teams in der Arbeitswelt der MTRA aus?
In der Praxis, in der Lisa gearbeitet hat, bestand das Team aus MTRA, Ärzten, MFA und Schreibkräften. Welche spezialisierten Arbeitsaufgaben nimmt die jeweilige Berufsgruppe ein?
Am besten wird das durch ein Beispiel deutlich:
Herr Meier wird von seinem Hausarzt zum CT geschickt. Pünktlich um 08.00 Uhr erscheint er zu seiner Untersuchung. An der Anmeldung der Röntgenpraxis sitzt eine Medizinische Fachangestellte (bis 2006 Arzthelferin). Entsprechend ihrer Ausbildung ist sie für die Koordination der Untersuchungsabläufe in der Praxis, Überprüfung der Vollständigkeit der Untersuchungsunterlagen von Herrn Meier und am Ende für die Abrechnung der Untersuchung mit den Krankenkassen zuständig.
Darüber hinaus hat sie in ihrer Ausbildung gelernt, wie man eine Venenverweilkanüle legt, ggf. Verbände macht usw. Eine MFA mit „Röntgenschein“ (Kenntnisse im Strahlenschutz) kann, unter der ständigen Aufsicht eines Arztes, Röntgenaufnahmen anfertigen.
Im Anschluss wird Herr Meier von einem Radiologen oder einer Radiologin über die Untersuchung und die eventuelle Kontrastmittelgabe aufgeklärt und zur nächsten Station geschickt – die eigentliche Untersuchung.
Jetzt kommen die MTRA. Entsprechend der gesetzlichen Vorbehaltstätigkeiten führen sie die Untersuchung selbstständig durch und beurteilen deren Qualität hinsichtlich der Befundbarkeit. Ihre Expertise liegt besonders im Bereich der Gerätebedienung.
Dann kommt wieder der Radiologe, der den Befund erstellt. Wenn keine automatische Spracherkennung installiert ist, muss noch jemand den Befund schreiben und schriftlich an den überweisenden Arzt übermitteln. Es sind also viele Personen an der Untersuchung von Herrn Meier beteiligt.
Natürlich gehören zum Behandlungsteam noch viel mehr Personen, z. B der Hausarzt, ein weiterbehandelnder Facharzt, eventuell noch ein Physiotherapeut o. ä. Das Team ist also ungleich größer als das kleine Praxisteam (Abb. 11.1).
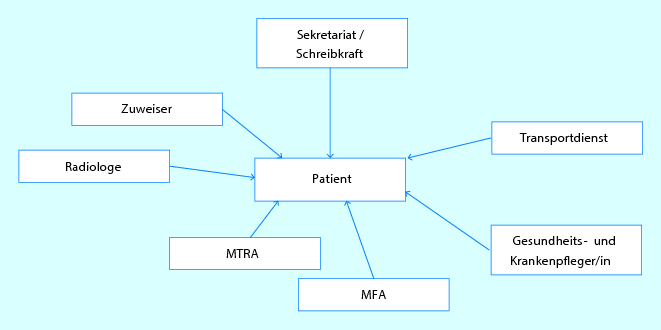
Abb. 11.1
Behandlungsteam der Patientenversorgung
Und genau darin liegt die Herausforderung in einem Krankenhaus. Dort sind die verschiedenen Professionen nicht räumlich voneinander getrennt. Der überweisende Facharzt einer Station ist nicht selten direkt in der Abteilung, um einen Befund mit dem Radiologen zu besprechen. Auf Station begegnet man den Pflegekräften, welche die Patienten betreuen und sich mit den Rahmenbedingungen auf Station auskennen und so weiter.
Solche Teamkonstellationen bergen Risiken und Nebenwirkungen.
Laut Definition ist ein Team eine „aktive Gruppe von Menschen, die sich auf gemeinsame Ziele verpflichtet haben, harmonisch zusammen arbeiten, Freude an der Arbeit haben und hervorragende Leistung erbringen.“ (Francis & Young, 2006).
Eine saloppe Definition drückt aber auch das Gegenteil aus: „TEAM = Toll Ein Anderer Machts“. Ein sicher bekanntes Phänomen.
Warum macht überhaupt ein interdisziplinäres und multiprofessionelles Team Sinn?
Es sind viele Personen notwendig, um den Untersuchungs- und Genesungsprozess von z. B. Herrn Meier erfolgreich zu gestalten. Jeder kann etwas besonders gut und führt diese Tätigkeit dann aus. Natürlich gibt es auch Aufgaben, die Vertreter von unterschiedlichen Berufsgruppen durchführen könnten.
Ein weiterer Vorteil der Teamarbeit ist das „Vier-Augen-Prinzip“ zum Wohle des Patienten. So werden z. B. Laborwerte von mehreren Mitarbeitern überprüft. Und noch ein Vorteil ist nicht zu unterschätzen: Wo viele Menschen mit unterschiedlichen Ausbildungen und Fähigkeiten miteinander arbeiten, ist auch viel unterschiedliches Wissen vorhanden. Es existiert also eine große Vielfalt an Kompetenzen, Fertigkeiten und Sichtweisen: Darüber hinaus hat ein Team eine Funktion als „Stresspuffer“, denn „geteiltes Leid ist halbes Leid.“. Man kann sich austauschen, gemeinsam die Verantwortung tragen und an Lösungen arbeiten.
Innerhalb einer Klinik hat die Teamarbeit aber auch ihre Tücken (Abb. 11.2). So gilt es als ein Grundproblem, dass an dem Behandlungsprozess eines Patienten mehrere Personen beteiligt sind, die über unterschiedliche Kompetenzen verfügen und mit verschiedenen Machtbefugnissen ausgestattet sind. Wer hat eigentlich wem etwas zu sagen? Oder wer hat die endgültige Entscheidung über den Schritt „XY“ zu treffen? Das allein führt schon zu einem großen Konfliktpotenzial.
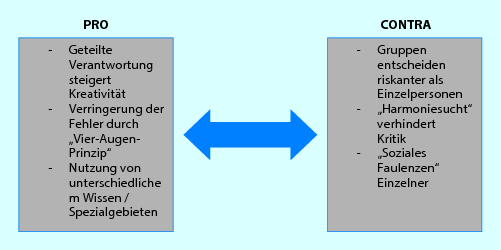
Abb. 11.2
Vor- und Nachteile von Teamarbeit
Um dem zu begegnen, hilft reden, reden, reden. Es müssen klare Befugnisse und Kompetenzen definiert sein. Jedes Teammitglied benötigt einen Gestaltungsspielraum im Rahmen seiner Fähigkeiten und Befugnisse. Empathie für die Situation des Gegenübers zu entwickeln kann auch nicht schaden. Vielleicht hat die Krankenschwester, die Lisa „angepfiffen“ hat, gerade die Nachricht bekommen, dass sich die Infektion über das Isolierzimmer hinaus ausgebreitet hat, und sie muss Stellung dazu nehmen, wie das passieren konnte. Oder sie hat von Lisa erwartet, dass diese ohne Anweisung „von allein“ sehen sollte, wo der Kittel zu entsorgen ist und reagiert nun enttäuscht – unabhängig davon, dass Lisa die Gepflogenheiten auf der Station gar nicht kennen kann.
Was die Teamarbeit erschwert oder sogar zum Scheitern bringen kann:
Änderung der Teamzusammensetzung so oft wie möglich – das bringt Unsicherheit, da niemand niemanden richtig kennt.
Ziele und Funktionen des Teams sollten möglichst nebulös formuliert werden. So verhindert man, dass alle an einem Strang ziehen.
Die räumliche und sachliche Ausstattung des Arbeitsplatzes sollte auf das Minimum reduziert sein. So ärgern sich die Teammitglieder über den fehlenden Bleistift und arbeiten weniger.
Innerhalb des Teams sollten möglichst viele unterschiedliche Erwartungen aneinander gestellt werden. Dann weiß keiner, was der andere von ihm möchte, und es bleibt Raum für Enttäuschungen.
Es sollte nicht verraten werden, wer was kann und wer welche Funktion einnimmt. Damit werden Hierarchien vermieden, und es bleibt bis zum Schluss eine Überraschung, wer denn jetzt den „Hut auf hat“. Außerdem kommt man wegen Zuständigkeitsgerangel immer wieder schnell ins Gespräch miteinander.
Jeder sollte sich möglichst nur ganz auf sich selbst konzentrieren und verlassen.
11.4 Entstehung von Gesundheit und Krankheit
T. Hartmann8
(8)
Schule für Gesundheitsberufe, Bereich MTRA, Klinikum Dortmund gGmbH, Dortmund, Deutschland
Lisas Freundin Janine ist der Meinung, dass die Jobs im Gesundheitswesen sicher sind, da es immer Kranke geben wird. Damit stellt sich die Frage, warum das so ist bzw. wie Gesundheit und Krankheit überhaupt entstehen.
Die Weltgesundheitsorganisation WHO definiert Gesundheit als Zustand des völligen körperlichen, seelischen und sozialen Wohlbefindens. Entsprechend dieser Definition klingt Gesundheit nach einer sehr erstrebenswerten, aber nicht erreichbaren Situation. Wer bezeichnet sich als krank, nur weil er eine Brille trägt? Was ist mit den sichtbaren Narben nach Stürzen oder kleinen Schnitte, die man im Verlauf des Lebens bekommt? Und wer kann von sich sagen, dass er absolut stress- und sorgenfrei ist? Wer Beschwerden hat, ist noch lange nicht als krank im Sinne der WHO-Definition zu bezeichnen.
11.4.1 Das innere Milieu
Das Modell der Homöostase (Gleichgewicht des inneren Milieus ) ist besser geeignet, um die Begriffe Gesundheit und Krankheit voneinander abzugrenzen.
Unter Homöostase versteht man lt. Ferdinand Hoff (dt. Internist, 1896–1988) das Gleichgewicht zwischen Bau und Funktion des Organismus und dem seelischen Erleben. Seiner Ansicht nach ist das die Voraussetzung für die volle Leistungsfähigkeit und damit auch für die Lebensfreude und ein Gesundheitsgefühl.
Nach dem Verständnis der WHO ist die Aufrechterhaltung des Inneren Milieus von drei Eckpfeilern abhängig, in dessen Spannungsfeld die Gesundheit aufrechterhalten wird (Abb. 11.3).
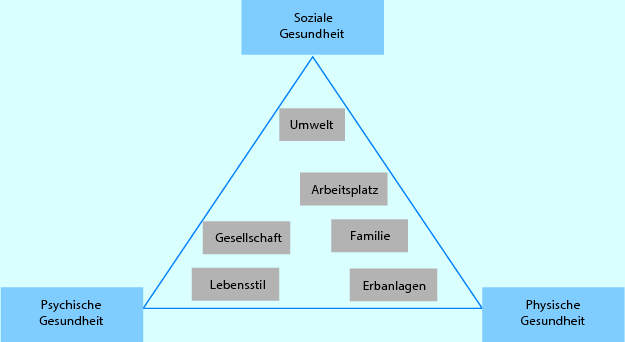
Abb. 11.3
„Gesundheitspyramide“
Innerhalb des Spannungsfeldes existieren wiederum Faktoren, welche die Gesundheit maßgeblich beeinflussen.
Das Gleichgewicht wird erhalten, indem die Bestandteile des Körpers in allen Bereichen ständigen Auf- und Abbauprozessen unterliegen und durch Anpassungsmechanismen aufrechterhalten werden.
In den Bereich der Anpassungsmechanismen gehören z. B. das Immunsystem, welches dem Körper durch die Produktion von Antikörpern eine Reaktion auf Erreger ermöglicht, die Anpassung der Herzleistung an körperliche Arbeit oder die Aufrechterhaltung der Körpertemperatur – indem man zu der Lösung gelangt, sich einen Pullover anzuziehen.
Zusätzlich zu diesen physiologischen, messbaren Größen müssen sich auch psycho-physiologische Faktoren im Gleichgewicht befinden, z. B. ein ausgeglichener Schlaf-Wach-Rhythmus oder eine harmonische Beziehung zu seinen Mitmenschen.
Störungen der Auf- und Abbauprozesse sowie fehlende Anpassungsmechanismen führen zu Erkrankungen. Aus physiologischer Sicht kann ein unkontrollierter Aufbau von Körperstrukturen zu einer Hypertrophie oder Hyperplasie und im schlimmsten Fall zu einer Tumorerkrankung führen. Ein gesteigerter Abbau (Atrophie) führt zu Gewebeabnahme und damit einer Leistungsminderung der betroffenen Organe.
Im Bereich der physischen Gesundheit kann z. B. eine fehlende Anpassung an eine traumatische Erfahrung (Verlust eines Angehörigen) zu psychischen Erkrankungen wie Depressionen führen.
Fehlt die Anpassung an sich verändernde Lebensumstände, z. B. Verlust der Arbeitsstelle, kann auch das krankheitsauslösend sein.
Sind die Anpassungsmechanismen eines Organismus nicht nur vorübergehend gestört (z. B. bei einer Erkältung), sondern dauerhaft, spricht man von einer Krankheitsdisposition (Veranlagung). Manche Bevölkerungsgruppen sind von Natur aus für bestimmte Erkrankungen anfälliger als andere. So bekommen Männer häufiger Gicht als Frauen (= Geschlechterdisposition) oder Frauen über 50 Jahre erkranken häufiger an einem Mammakarzinom als jüngere (= Altersdisposition).
Zusätzlich wird noch zwischen ererbten und erworbenen Krankheitsdispositionen unterschieden. So kann man durch fehlende sportliche Betätigung eine Disposition für Diabetes erwerben.
11.4.2 Grundbegriffe der Krankheitslehre
Grundsätzlich wird, in Bezug auf die Entstehung von Krankheiten, zwischen der Pathogenese und der Ätiologie unterschieden.
Unter Ätiologie versteht man die Lehre von den Krankheitsursachen, z. B. dem Tabakkonsum als Ursache für Lungentumore.
Die Pathogenese ist die Lehre von der Entwicklung von Krankheiten, bezieht sich also direkt auf die Mechanismen im Organismus, die zu einer Erkrankungen führen.
Um eine Krankheit behandeln zu können, müssen Art und Ursachen der Erkrankung bekannt sein. Es wird die medizinische Vorgeschichte des Patienten, die Anamnese benötigt. Gibt der Patient selbst Auskunft, spricht man von der Eigenanamnese. Wenn Angehörige oder Begleitpersonen Fragen beantworten müssen, nennt man das Fremdanamnese.
Zusätzlich zur Anamnese wird der Patient nach seinen Symptomen , also den Krankheitszeichen befragt bzw. daraufhin untersucht. Dabei wird zwischen objektiven und subjektiven Symptomen unterschieden. Zu den objektiven Symptomen zählt man alle Krankheitszeichen, die durch Untersuchungsmethoden (z. B. CT-Bilder, Laborwerte) festgestellt werden können. Subjektive Symptome werden vom Patienten angegeben, sind jedoch nicht immer nachweisbar, z. B. Schmerzen.
Darüber hinaus wird noch zwischen Allgemeinsymptomen und Kardinalsymptomen unterschieden. Allgemeine Symptome sind unspezifisch und weisen noch nicht auf eine genaue Erkrankung hin. So kann man sich im Anfangsstadium einer Erkältung abgeschlagen und krank fühlen, auch wenn die Nase noch nicht läuft. Erst das Kardinalsymptom der Schleimbildung in der Nase mit allen dazugehörigen Beschwerden bestätigt die Erkältung.
Häufig auftretende Allgemeinsymptome
Schmerz (Dolor) = unangenehmes Sinnes- und Gefühlserlebnis, welches mit einer Gewebsschädigung verbunden ist; die Stärke des Schmerzes ist ein Maßstab für das Ausmaß des Schadens; bei manchen Erkrankungen (Tumore) kann das Symptom zunächst ganz fehlen.
Fieber (Febris, Pyrexia) = erhöhte Körpertemperatur durch Sollwertverschiebung innerhalb der Temperaturregulation; Fieber wird durch Pyrogene (Polypeptide) ausgelöst, die von außen (z. B. Bakterien) oder/und endogen eine Temperaturerhöhung auslösen.
Leistungsschwäche = kann langsam oder plötzlich auftreten; die Ursache können nicht nur in physischen, sondern auch psychischen Störungen liegen.
Gewichtsveränderungen = Sowohl die Gewichtszu- als auch -abnahme kann ein Hinweis auf Erkrankungen sein – Zunahme z. B. bei hormonell bedingten Erkrankungen, Abnahme bei Tumoren.
Schlafstörungen = Die Ursachen sind vielfältig, z. B. hormonelle Erkrankung, Schmerzen, Genussmittel, psychische Problematiken, Stress.
Schwindel = Gefühl einer Gleichgewichtsstörung, z. B. als Folge einer Kreislaufstörung, einer psychogenen Störung etc.
Erst mit allen Informationen kann eine zuverlässige Diagnose gestellt werden, auf deren Grundlage die Therapie begonnen wird.
In vielen Fällen kann schon vor Beginn einer Therapie bzw. deren Wirksamkeit der Verlauf einer Erkrankung auf der Grundlage statistischer Daten vorhergesagt werden. Diese Voraussage wird als Prognose bezeichnet. Prognostische Angaben können Krankheitsdauer, Überlebenschancen oder das Ausmaß einer langfristigen Schädigung betreffen.
Oftmals hängt die Prognose auch von der Wahrscheinlichkeit verschiedener Komplikationen ab. Unter einer Komplikation versteht man Zweit- oder Folgeerkrankungen, die mit der Grunderkrankung in einem zeitlichen oder ursächlichen Zusammenhang stehen, z. B. die Entstehung eines Dekubitus (Druckgeschwüre) durch lange Bettlägerigkeit.
11.4.3 Krankheitsursachen
Krankheiten entstehen durch Bedrohungen der Gesundheit von zwei Seiten her: von außen drohen physikalische (Kälte, Hitze), chemische (Gifte), mikrobiologische oder soziale Faktoren. Aber auch der Körper selbst kann von innen durch Erbkrankheiten, Dispositionen oder einfach das Altern Krankheiten begünstigen. Neuere Erkenntnisse weisen darauf hin, dass mehrere Aspekte (äußere wie innere) zusammenwirken müssen, damit eine Krankheit entsteht. Existiert z. B. eine genetische Disposition, Darmkrebs zu entwickeln, kann dies durch eine entsprechend ungesunde Lebensweise begünstigt werden.
Äußere Krankheitsursachen
Diese Krankheitsursachen sind in erster Linie von den Einflüssen der Umwelt abhängig, wobei die folgenden Schlüsselprobleme zentrale Rollen spielen:
Psychische Krankheitsursachen beziehen sich auf fehlende Anpassungsmechanismen für „seelische Verletzungen“, wie Trennungen oder Konflikte im privaten Bereich. Aber auch wer ständig widersprechenden Anforderungen ausgesetzt ist (z. B. von Familie und Arbeitgeber) oder die Rahmenbedingungen seines Lebens nicht akzeptieren kann (z. B. eigene Leistungsgrenzen) wird bei langfristigem Bestehen solcher Konflikte erkranken. Hierbei gibt es allerdings, wie generell bei der Entstehung von Krankheit, sehr individuelle Grenzen: Was den einen krank macht, bewirkt bei dem nächsten noch lange nichts. Man spricht hier auch im Zusammenhang mit der psychischen Gesundheit von der sog. Resilienz .
Wenn die Gesellschaft, in der man lebt, krank macht, z. B. Arbeitslosigkeit zu Armut, Hunger und Krankheit führt, spricht man von sozialen Krankheitsursachen.
Ebenso hat die moderne Zivilisation Auswirkungen auf die Gesundheit. So steigt die Schadstoffbelastung in der Luft oder dem Boden und damit den Nahrungsmitteln oder schlicht dem Wasser, das aus der Leitung kommt. Hinzu kommen Belastungen durch Baustoffe in geschlossenen Räumen und viele weitere Faktoren. Mit diesen Aspekten der gesundheitlichen Belastungen beschäftigt sich das Gebiet der Umweltmedizin bzw. Umwelthygiene.
Auch Nahrungsmittel können zu den Krankheitsursachen zählen, da sie zunehmend mit Fremdstoffen belastet sind. Darüber hinaus spielt die Ausgewogenheit der Ernährung eine wichtige Rolle bei der Gesunderhaltung bzw. im Umkehrschluss bei der Entstehung von Krankheiten wie Adipositas oder Diabetes und unterschiedlichen Krebsformen.
Infektionskrankheiten nehmen in den Industrieländern zwar nicht mehr die zentrale Rolle ein wie in den vergangenen Jahrhunderten. Trotzdem sind Mikroorganismen ein nicht zu unterschätzender Quell der Krankheitsentstehung bis hin zum kanzerogen Potential (z. B. sind Infektionen mit bestimmten Typen des HPV-Virus mit der Entstehung von Gebärmutterhalskrebs assoziiert). Anders als früher stehen auch multiresistente Erreger im Fokus, für die es keine Antibiotika gibt oder Viren, bei denen Antibiotika nicht helfen.
Medikamente sind Fluch und Segen zugleich. Sie können unter Umständen zu schwerwiegenden Erkrankungen führen, z. B. Contergan®, welches in der 1960er Jahren zu Fehlentwicklungen an den Extremitäten führte, obwohl es als unbedenklich während der Schwangerschaft verabreicht wurde. Auch Schmerzmedikamente können nicht nur heilen bzw. lindern, sondern zu Magengeschwüren o. ä. führen.
Innere Krankheitsursachen
Die inneren Krankheitsursachen werden in zwei Kategorien unterteilt:
Abweichungen im Erbmaterial
Altersveränderungen
Beide greifen oft ineinander und führen so nicht nur zu genetisch bedingten Erkrankungen (z. B. Trisomie 21), sondern z. B. zu Herz-Kreislauf-Erkrankungen, wenn es z. B. genetisch bedingt zu einer frühzeitigen Gefäßalterung kommt.
Da diese für MTRA eine eher untergeordnete Rolle spielen, werden diese Krankheitsursachen hier nicht näher beleuchtet. Für MTRA sind die Folgeerkrankungen diagnostisch bedeutsam. Allerdings würden diese, alle aufgezählt und erläutert, den Rahmen sprengen.
11.4.4 Wachstum und Wachstumsstörungen
Wachstumsvorgänge gehören zu den grundlegenden Merkmalen von Organismen. Sie dienen der Ausbildung und Aufrechterhaltung der Organe und Gewebe. Gesteuert werden Wachstumsvorgänge durch die Eiweißsynthese sowie die Duplikation der DNA während der Zellteilung. Wachstumsvorgänge werden durch die Bedürfnisse des Organismus bestimmt und erfolgen, biologisch reguliert, nur bis zu einer bestimmten Organgröße.
Unreguliertes Wachstum, zu welchem auch die Geschwülste gehören, ist ein pathologischer Vorgang.
Es werden drei Arten von Zellen mit bestimmten Wachstumsmustern unterschieden:
1.
Zellen mit intermitotischem Wachstum. Diese behalten lebenslang ihre Teilungsfähigkeit, z. B. Hautzellen, Blutzellen.
2.
Zellen mit reversiblem postmitotischem Wachstum. Diese Zellart erlangt bei Bedarf ihre Teilungsfähigkeit zurück und kann so Reparationsvorgänge in Gang setzen, z. B. Leber- und Nierenzellen.
3.
Zellen mit einem fixierten postmitotischen Wachstum. Sie sind nicht mehr teilungsfähig wie z. B. Herz- oder Skelettmuskelzellen. Kommt es hier zu einem Defekt, kann dieser nicht mehr vollständig repariert werden, und es kommt zur Narbenbildung mit unspezifischem Bindegewebe.
Zellen mit einer hohen Teilungsfähigkeit sind häufiger von Tumoren betroffen. Die meisten Tumore gehen von stark teilungsfähigen Zellen aus, z. B. dem Epithelgewebe, welches Organstrukturen umgibt.
Wachstum als Anpassungsreaktion
Werden an Organe höhere Stoffwechselanforderungen gestellt, wachsen sie entweder in Form der Hypertrophie oder Hyperplasie.
Unter Hypertrophie versteht man die Organvergrößerung durch die Vergrößerung der nicht mehr teilungsfähigen Zellen, z. B. am Herzen oder der Skelettmuskulatur. Aus diesem Grund haben Leistungssportler größere Muskeln.
Dieser Vorgang kann auch pathologisch sein, wenn der Körper sich z. B. an Erkrankungen anpasst. So übernimmt nach einer Nierentransplantation die Niere der Gegenseite alle Aufgaben und wächst hypertrophisch.
Bei der Hyperplasie kommt es durch eine verstärkte Zellteilung (bei Zellen, die dazu fähig sind) und damit einer höheren Zellzahl zur Vergrößerung des Organs. Ein typisches Beispiel dafür ist die Vergrößerung der Schilddrüse bei Iodmangel. Die Zellen der Schilddrüse „denken“, dass sie nur mehr arbeiten müssen, um mehr Hormone herstellen zu können.
Wachstum zum Wiederersatz
Im Organismus findet ein ständiger Um-, Ab- und Aufbau von Zellen statt. Viele Zellen gehen täglich verloren (z. B. Hautzellen) und werden ersetzt.
Diesen Vorgang bezeichnet man als Regeneration.
Regeneration
Regeneration ist die Fähigkeit des Organismus, abgestorbene, verlorene und funktionsuntüchtige Zellen zu ersetzen.
Die Regenerationsfähigkeit ist unter anderem abhängig von der Größe eines Zellverlustes, dem Alter des Organismus, dem Ernährungsstatus des Organes und der Blutversorgung. Aus diesem Grund heilen Knochenbrüche bei Kindern auch schneller als bei Erwachsenen – der Organismus eines Kindes ist auf Wachstum ausgerichtet und stellt daher eine bessere Blutversorgung und Ernährung zur Verfügung.
Zu den Grundvorgängen der Regeneration gehören die Proliferation (Wachstum und Vermehrung der Zellen), die Hypertrophie und die Differenzierung (z. B. undifferenzierte Stammzellen spezialisieren sich).
Pathologische Regenerationsvorgänge entstehen, wenn die Zellen sich nicht physiologisch teilen können und führen zu atypischen Zellen, bei denen die Regulation des Wachstums gestört ist. So entstehen z. B. Geschwüre im Magen oder Polypen im Darm.
Geschwülste
Unter Geschwülsten versteht man Begriffe wie „Tumor “, „Gewächse“ oder „Neoplasien“. Die Lehre von den Geschwülsten wird als Onkologie bezeichnet.
Geschwülste
Geschwülste sind Wachstumsexzesse körpereigener Gewebe, bei denen sich die Zellen parasitär zum Organismus verhalten. Sie sind örtlich begrenzt, irreversibel und autonom, unterliegen also keinen Regulationsvorgängen. Die Fähigkeit der Zellen zur Entartung bezeichnet man als Onkogenese
Geschwülste werden allgemein nach ihrem Ursprungsgewebe bezeichnet, in dem man die Endung „-om“ anhängt.
So heißen z. B. Knochengeschwülste „Osteom“ abgeleitet von der Bezeichnung für Knochenzellen (Osteon) und der Endung „-om“
Im Verlauf der Diagnostik werden Geschwülste dann differenziert und entsprechend bezeichnet.
Die Unterscheidung der Geschwülste erfolgt nach folgenden Kriterien:
1.
nach dem Ursprungsgewebe,
2.
nach der Dignität (biologisches Verhalten), welche wiederum nach benigne (gutartig) und maligne (bösartig) unterscheidet.
Wodurch sich maligne Geschwülste von benignen unterscheiden, ist in Kurzform in der folgenden Tabelle dargestellt (Tab. 11.1):
Tab. 11.1
Unterscheidungskriterien zwischen maligner und benigner Geschwüre
Kriterium | Maligne | Benigne |
|---|---|---|
Begrenzung zum umliegenden Gewebe | Unscharf, infiltrierend (in die Umgebung wachsend) | Scharf, verdrängende Wachstum ohne Einbruch in Nachbargewebe |
Gefäßinfiltration (Einwachsen in Blut- und Lymphgefäße) | Ja | Nein |
Wachstumsgeschwindigkeit | Relativ schnell | Langsamer |
Metastatsierung (Tochtergeschwülste in anderen Organen) | Ja | Nein |
Maligne Geschwülste, die von Epithelgeweben ausgehen, bezeichnet man als Karzinome („karzino“ = Krebs). Als Sarkome („sarx“ = Fleisch) werden maligne Geschwülste bezeichnet, die vom mesenchymalen Gewebe (Bindegewebe, Knochen, Muskeln) ausgehen.
Die Entstehung von Geschwülsten kann unterschiedliche Ursachen haben. Bei 75 % aller menschlichen Tumorerkrankungen gelten Umweltfaktoren als Ursache. Stoffe oder Reize, die eine Tumorerkrankung auslösen können, werden als Kanzerogene




Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree