Parameter
Grenzwert
RA-Größe
<18 cm²
RA-Länge/‑Breite
<53 mm/<44 mm
RV basal/medial/Länge
<42 mm/<35 mm/<86 mm
RVOT proximal/distal
<33 mm/27 mm
RV-Myokarddicke
<5 mm
PAPsyst/PAPmean
<35 mmHg/<25 mmHg
Vmax Trikuspidalinsuffizienz
<2,8 m/s
TAPSE
>16 mm
FAC
>35 %
Tei-Index (Tissue Doppler!)
<0,55
S’
>10 cm/s
RAP, abgeschätzt anhand der Weite und Atemvariabilität der V. cava inferior
VCI <21 mm, >50 % atemvariabel → ZVD 3 mmHg
VCI >21 mm, <50 % atemvariabel → ZVD 15 mmHg
Zwischensituation → ZVD 8 mmHg, alternativ Lebervenendoppler etc. zur besseren Einschätzung
RA rechter Vorhof, RV rechter Ventrikel, RVOT rechtsventrikulärer Ausflusstrakt, PAP pulmonalarterieller Druck, TAPSE tricuspid annular plane systolic excursion, FAC fractional area change, RAP rechtsventrikulärer Druck, VCI V. cava inferior
8.1.1 Rechter Ventrikel (RV)
Die Untersuchung umfasst:
Immer einen Vergleich der RV‑Größe mit der LV‑Größe: RV normalerweise maximal etwa 2/3 des LV.
RV größer bzw. gleich groß dem LV spricht für eine RV‑Dilatation, unabhängig vom Messwert (z. B. bei Underfilling des LV bei schwerer pulmonaler Hypertonie, ◘ Abb. 8.1).

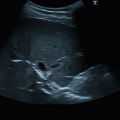
Abb. 8.1
Massive Dilatation des RV mit konsekutiv ausgeprägtem Underfilling des LV bei chronischer pulmonaler arterieller Hypertonie in der parasternalen langen Achse
Welcher Ventrikel bildet die Herzspitze (normalerweise LV)?
Enddiastolische Messung des basalen (größter Durchmesser im basalen Drittel des Ventrikels, nicht Durchmesser des TK‑Annulus) und medialen Durchmessers (Höhe LV Papillarmuskeln, mittleres RV‑Drittel), sowie der Länge des RV (◘ Abb. 8.2).

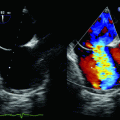
Abb. 8.2
Messung der RV‑Dimensionen
Beste Reproduzierbarkeit für den basalen RV‑Diameter.
Die Messung des diastolischen Diameters des rechtsventrikulären Ausflusstrakts (RVOT) ist sinnvoll insbesondere bei Patienten mit angeborenen Vitien unter Beteiligung dieses Abschnitts und/oder bei Patienten mit RV‑Arrhythmien oder bei Verdacht auf arrhythmogene RV‑Dysplasie. Am besten validiert ist die Messung des distalen RVOT‑Diameters in der parasternalen kurzen Achse proximal der Pulmonalklappe. Hier erfolgt auch die PW‑Messung, falls das RV‑Herzzeitvolumen bestimmt werden soll.
8.1.2 Rechtes Atrium (RA)
Zur Untersuchung gehören:
endsystolisch planimetrische Flächenbestimmung im apikalen Vierkammerblick, RA‑Fläche hat prognostische Bedeutung (Raymond et al. 2002),
bei eingeschränkten Schallbedingungen alternativ Messung der RA‑Länge und ‑Breite.
8.1.3 Septumbeweglichkeit
Bei der Untersuchung wird geachtet auf:
D‑Shape (also D‑Form) des linken Ventrikels in der parasternalen kurzen Achse durch RV‑Druckerhöhung, die zu einer Abflachung des Septums führt (Qualitative Beurteilung ausreichend. Es kann quantitativ ein Exzentrizitätsindex bestimmt werden, hier nicht dargestellt, ◘ Abb. 8.3).

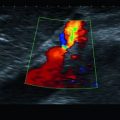
Abb. 8.3
D‑Shape des LV durch RV‑Druckerhöhung in der parasternalen kurzen Achse
Abnorme Septumbeweglichkeit im Vierkammerblick (in Richtung LV).
Ursachen einer abnormen Beweglichkeit können sein Volumenüberladung oder pulmonale Hypertonie.
8.1.4 RV‑Hypertrophie
Zur Bestimmung einer RV‑Hypertrophie gehört die Messung enddiastolisch am besten im subkostalen Schnitt auf Höhe der anterioren Trikuspidalklappenspitze (unter Aussparung von Trabekeln/Papillarmuskeln, ◘ Abb. 8.4).

Abb. 8.4
RV‑Hypertrophie im Subkostalschnitt
Ursachen der RV‑Hypertrophie können eine chronische Druckerhöhung (fehlt bei akuter Druckerhöhung), Kardiomyopathien (z. B. HOCM, hypertrophische obstruktive Kardiomyopathie), ggf. auch eine signifikante LV‑Hypertrophie ohne pulmonale Hypertonie sein.
8.1.5 Perikarderguss
Das Vorhandensein eines (hämodynamisch bedeutungslosen) Perikarderguss es wird prognostisch bedeutsam bei pulmonaler Hypertonie (Raymond 2002; ▶ Abschn. 9.1).
8.2 Hämodynamische Parameter
Hier ist in erster Linie die Messung des pulmonalarteriellen systolischen Druck s (PAPsyst) anhand von CW‑Doppler der Trikuspidalklappeninsuffizienz (Voraussetzung: Ausschluss Pulmonalklappenstenose/RVOT‑Obstruktion) und Bestimmung des rechtsatrialen Drucks (RAP) mittels Beurteilung der Weite und Atemvariabilität der V. cava inferior zu nennen. Falls der CW‑Doppler der Trikuspidalklappeninsuffizienz nicht durchführbar ist, kann alternativ der mittlere pulmonalarterielle Druck (PAPmean) anhand des CW‑Dopplers der Pulmonalklappeninsuffizienz und des RAP bestimmt werden. Mittels dieser beiden Methoden können die Druckverhältnisse im Lungenkreislauf recht gut abgeschätzt werden.
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree