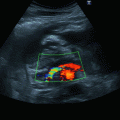
Abb. 20.1
Äste der A. subclavia und der A. carotis externa, Ansicht von rechts-seitlich. Aus Tillmann (2009) Atlas der Anatomie. Springer, Heidelberg

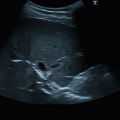
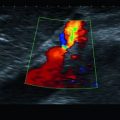
Abb. 20.2
Verschlusssignal in Arterie

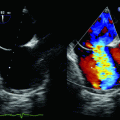
Abb. 20.3
ACI‑Dissektion. Aus Michels/Jaspers (2012) Sonographie organ- und leitsymptomorientiert. Springer, Heidelberg
Zerebrale Ischämie n, die ihre Ursache in einer hochgradigen Stenose bzw. einem Verschluss einer großen extra- oder intrakraniellen hirnzuführenden Arterie haben, zeigen im Vergleich zu anderen Ätiologien, wie z. B. einer zerebralen Mikroangiopathie oder einer kardiogenen Embolie, die höchste Rate früher Rezidiv-Schlaganfälle. Diese liegt innerhalb der ersten 48 h nach dem ischämischen Erstereignis bei 5–7 %. Patienten mit einer akuten zerebralen Ischämie bedürfen daher einer sofortigen Gefäßdiagnostik, die eine derartige Gefäßkonstellation ausschließt bzw. nachweist und im Fall deren Nachweises Aufschluss über den Pathomechanismus des möglichen Rezidiv-Schlaganfalls liefert.
Die intrakranielle Doppler- und Duplexsonographie zur Diagnose intrakranieller Stenosen oder Verschlüsse oder auch einer Basilaristhrombose ist eine sehr spezielle Methode und gehört ausschließlich in die Hand des erfahrenen Neurologen.
Die Untersuchung des extrakraniellen Karotissystems sollte unmittelbar mit der FKDS begonnen werden. Dazu wird vor oder hinter dem M. sternocleidomastoideus der Linearschallkopf aufgesetzt. Der Linearschallkopf sollte eine hohe Frequenz haben, am besten zwischen 5 und 10 MHz. Dann wird die A. carotis communis dargestellt und das Gefäß mit dem Schallkopf nach distal weiter untersucht. Es folgt dann die Bifurkation sowie A. carotis interna und externa (◘ Abb. 20.1).
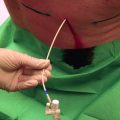
Bei distalem A.‑carotis-interna-Verschluss erlaubt ein ergänzender CW‑Doppler der A. supratrochlearis die Verschlusslokalisation in Bezug zum Abgang der A. ophthalmica. Diese Dopplersonographie kann mit einer Stiftsonde oder alternativ auch mit einem Linear- oder Sektorschallkopf durchgeführt werden, z. B. der Echo-Sonde (◘ Abb. 20.2, ◘ Abb. 20.3).
20.1.1 Stenose der A. carotis interna (ACI)
Für die Graduierung der Karotisstenose sind ausführliche Haupt- und Zusatzkriterien erarbeitet worden, ◘ Tab. 20.1.
Tab. 20.1
Stenosegraduierung der A. carotis interna, in Anlehnung an die NASCET-Definition (Arning et al., 2010) und die S3‑Leitlinie zur Diagnostik, Therapie und Nachsorge der extrakraniellen Karotisstenose (Eckstein et al., 2012)
Stenosegrad (NASCET, %) | 10 | 20–40 | 50 | 60 | 70 | 80 | 90 | 100 | |
|---|---|---|---|---|---|---|---|---|---|
Stenosegrad (EST in %) | 45 | 50–60 | 70 | 75 | 80 | 90 | 95 | 100 | |
Hauptkriterium | B‑Bild | +++ | + | ||||||
Farbdoppler | + | +++ | + | + | + | + | + | +++ | |
Systol. Vmax in der Stenose (cm/s) | 200 | 250 | 300 | 350–400 | 100–500 | ||||
Systol. Vmax poststenotisch (cm/s) | >50 | <50 | <30 | ||||||
Kollateralen und Vorstufen | + | ++ | +++ | +++ | |||||
Zusatzkriterien | Diastol. Strömungsverlangsamung prästenotisch (ACC) | + | ++ | +++ | +++ | ||||
Strömungsstörungen poststenotisch | + | + | ++ | +++ | + | ||||
Enddiastolische Strömungsgeschwindigkeit in der Stenose (cm/s) | Bis 100 | Bis 100 | Über 100 | Über 100 | |||||
Confetti‑Zeichen | (+) | ++ | ++ | ||||||
Stenoseindex ACI/ACC | ≥2 | ≥2 | ≥4 | ≥4 | |||||
NASCET North American Symptomatic Carotid Endarterectomy Trial; EST European Surgery Trial; ACC: A. carotis communis; ACI: A. carotis interna | |||||||||
Direkte Zeichen:
homogenes oder inhomogenes, verkalktes oder nicht verkalktes thrombotisches Material,
hohe systolische Spitzengeschwindigkeit: >300 cm/s,
hohe enddiastolische Geschwindigkeit: >100 cm/s,
relevante Veränderungen der Strömung prä- und poststenotisch.
Indirekte Zeichen:
„internalisiertes“ Flusssignal der ACE (A. carotis externa), da das Blut über die A. ophthalmica in die ACI kollateralisiert wird,
ggf. Kollateralfluss über die A. ophthalmica.
Tipp
Eine Stenose der A. carotis externa hat in der Regel keine therapeutischen Konsequenzen.
20.1.2 Verschluss der A. carotis communis (ACC)
Direkte Zeichen:
homogenes oder inhomogenes, verkalktes oder nicht verkalktes thrombotisches Material, welches die ACC ausfüllt,
kein Flusssignal abzuleiten,
ggf. beweglicher Embolus mit kurzen, steilen Frequenzspektren.
Indirekte Zeichen:
monophasisches Flusssignal mit flachen monophasischen Frequenzspektren in den nachgeschalteten Arterien,
stark gesteigerter Fluss auf der kontralateralen Seite.
20.1.3 Verschluss der A. carotis interna (ACI)
Direkte Zeichen:
homogenes oder inhomogenes, verkalktes oder nicht verkalktes thrombotisches Material, welches die ACI ausfüllt,
kein Flusssignal abzuleiten,
ggf. beweglicher Embolus mit kurzen, steilen Frequenzspektren.
Indirekte Zeichen:
Anschlagpuls in der ACC (kurze steile systolische Amplitude, mono- bis biphasisch), Verschlusssignal (◘ Abb. 20.2), Paukenschlagphänomen oder „externalisiertes Profil“ der ACC, also ein Flussprofil, welches der ACE entspricht, da das Blut über die ACE abfließt,
„internalisiertes“ Flusssignal der ACE, da das Blut über die A. ophthalmica die ACI kollateralisiert,
ggf. Kollateralfluss über die A. ophthalmica.
Tipp
Ein Verschluss der A. carotis externa spielt in der Notfallsonographie keine Rolle.
20.1.4 Verschluss der A. vertebralis
Direkte Zeichen:
homogenes oder inhomogenes, verkalktes oder nicht verkalktes thrombotisches Material,
kein Flusssignal abzuleiten, während die V. vertebralis darstellbar ist.
Tipp
Eindringtiefe/Fokus anpassen, PRF (Pulsrepititionsfrequenz) erniedrigen, Verstärkung erhöhen, Farbfenster senkrecht einstellen!
Indirekte Zeichen:
kräftiges Gefäß und hoher Fluss in der A. vertebralis kontralateral.
Tipp
Retrograder Fluss in der A. vertebralis bei Subclavian-Steal-Syndrom , auf die Farbkodierung der ACC der gleichen Seite achten!
20.2 Periphere Arterien
20.2.1 Akuter arterieller Verschluss
Das kalte, schmerzhafte Bein (Fuß, Unterschenkel)
Anamnese
Die gezielte Anamnese muss die wichtigsten Differenzialdiagnosen abfragen, gewichtet nach ihrer Häufigkeit.
Differenzialdiagnosen des kalten, schmerzhaften Beines
Embolisch:
Kardioembolisch bei Vorhofflimmern (mehrere Regionen möglich)
Arterioarteriell (meist einseitig)
Thrombotisch (meist einseitig):
Bei vorbestehender Stenose
Poplitealaneurysma (Femoralisaneurysma)
Entrapmentsyndrom
Zystische Adventitiadegeneration
Entzündlich bei Riesenzellarteritis
Traumatisch:
Penetrierende Verletzungen (Abriss, Dissektion).
Angiologischer Status
Anschließend wird der Gefäßstatus (◘ Abb. 20.4) erhoben, der Inspektion, Palpation, seitenvergleichenden Pulsstatus und Druckmessung, bei akraler Ischämie Faustschluss- bzw. Ratschow-Lagerungsprobe1 umfasst. Für eine Embolie sprechen die 6 Ps.
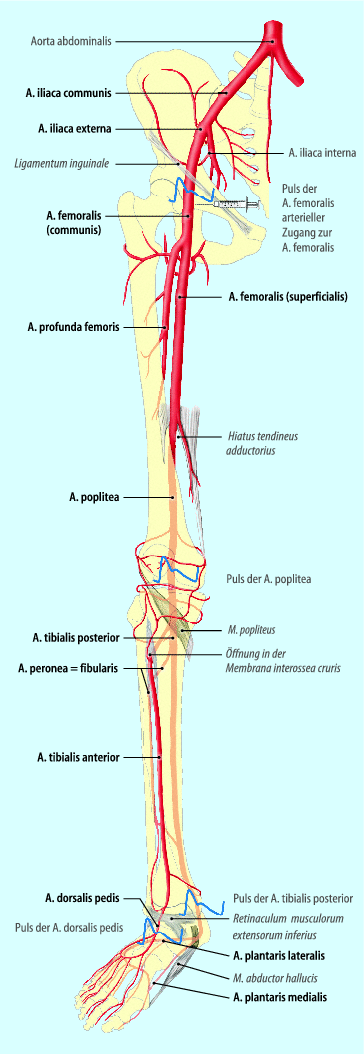
Abb. 20.4
Übersicht über die Arterien der freien unteren Extremität und des Beckens. Aus Tillmann (2009) Atlas der Anatomie. Springer, Heidelberg
Tab. 20.2
Klinische Differenzierung akuter embolischer vs. akuter thrombotischer Verschluss
Klinische Kriterien | Akute Embolie | Akute Thrombose |
|---|---|---|
Plötzlicher Beginn | +++ | (+) |
Vorbestehende Claudicatio | (+) | +++ |
„6 Ps“ | +++ | − |
Vorhofflimmern | +++ | (+) |
Trophische Störungen der Haut | (+) | +++ |
Pulse kontralateral | +++ | (+) |
Pathologische Auskultation kontralateral | (+) | +++ |
Tab. 20.3
Stadien der akuten Extremitätenischämie nach Rutherford
Stadien | Prognose | Gefühlsstörung | Bewegungsstörung | Doppler-Signal |
|---|---|---|---|---|
I | Funktionsfähig | Keine | Keine | Hörbar |
II‑A | Marginal bedroht | Minimal | Keine | Arteriell: hörbar |
II‑B | Unmittelbar bedroht | Zehenüberschreitend | Leicht bis mäßig | Proximal hörbar |
III | Irreversibel | Ausgedehnt | Paralysis | Nichts hörbar |
6 Ps beim embolischen Arterienverschluss
Pain – Schmerz
Palor – Blässe
Pulselessness – Pulsverlust
Paralysis – Lähmung
Paresthesia – Missempfindung
Prostration – Schock
Sonographie
Im Rahmen der Notfalluntersuchung sollten zunächst zentrale, leicht erreichbare und auffindbare Gefäßabschnitte dargestellt werden. Finden sich hier normale Flussprofile kann ein vorgeschalteter Verschluss ausgeschlossen werden. So kann man sich das – möglicherweise sehr langwierige – Abfahren der gesamten Arterie ersparen.
Am besten geeignet ist die Darstellung der A. femoralis communis mit Femoralisgabel, dann die A. poplitea und abschließend die distale Aa. tibialis posterior und anterior. Auf diese Weise kann sehr schnell entweder ein Verschluss ausgeschlossen werden oder aber – im Fall eines Verschlusses – eine Etagenlokalisation vorgenommen werden. Findet sich beispielsweise ein normales Profil in der A. femoralis communis und kein Signal in der A. poplitea, wird sich der Verschluss im Bereich der A. femoralis superficialis befinden. Nun ist es ausreichend, die A. femoralis superficialis vollständig mit dem Schallkopf abzufahren (◘ Tab. 20.4).
Tab. 20.4
Lokalisation der Etage einer hochgradigen Stenose oder eines Verschluss es
Arterie | Profile | |||
|---|---|---|---|---|
A. femoralis com. | Triphasisch | Triphasisch | Triphasisch | Monophasisch |
A. poplitea | Triphasisch | Triphasisch | Monophasisch/kein Signal | Monophasisch/kein Signal |
A. tib. ant./A. tib. post. | Triphasisch | Monophasisch/kein Signal | Monophasisch/kein Signal | Monophasisch/kein Signal |
Keine Stenose/Verschluss | Stenose/Verschluss im US‑Bereich | Stenose/Verschluss im OS‑Bereich | Stenose/Verschluss im Becken-Bereich | |
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree