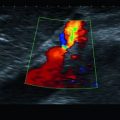
Abb. 23.1
Karotisdreieck und Leitbahnen. Aus Tillmann (2009) Atlas der Anatomie. Springer, Heidelberg
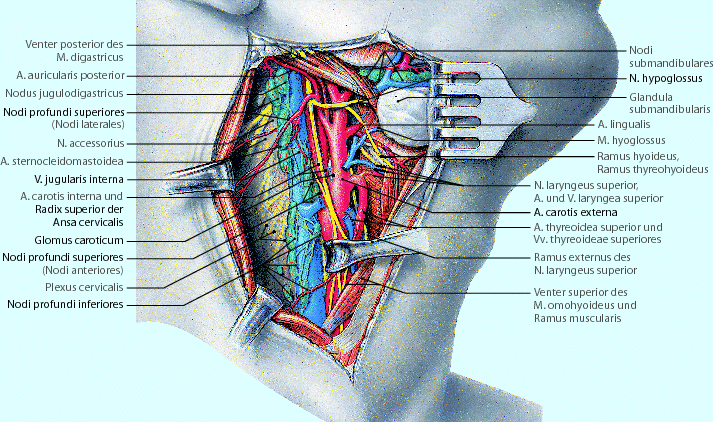
Abb. 23.2
Karotisdreieck von lateral. Aus Tillmann (2009) Atlas der Anatomie. Springer, Heidelberg
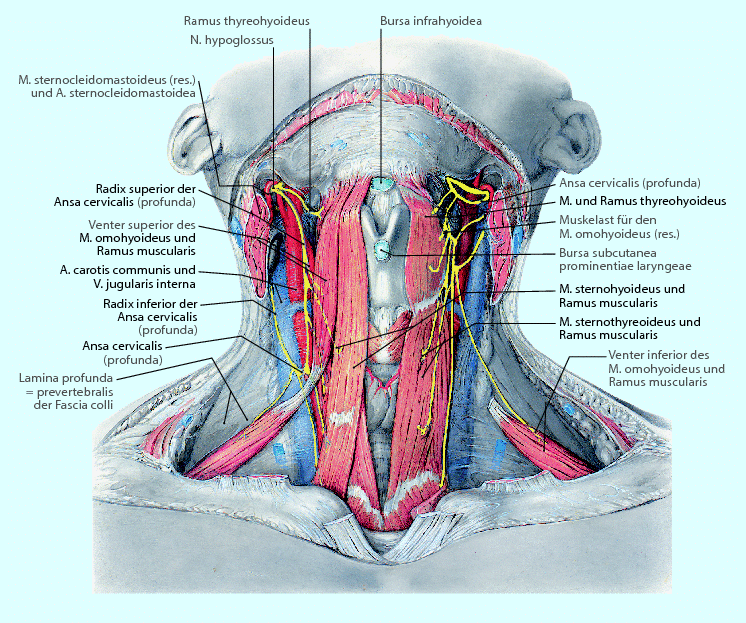
Abb. 23.3
Vordere und seitliche Halsdreiecke. Aus Tillmann (2009) Atlas der Anatomie. Springer, Heidelberg
Die Punktion der V. femoralis unter Anwendung von Ultraschall scheint ebenfalls von Nutzen, ist klinisch jedoch weniger etabliert. Bei der Anlage eines zentralen Venenkatheters über die V. subclavia nutzt man meist die anatomische Leitpunktemethode.
Mehrere Studien und Metaanalysen zeigen, dass die sonographisch-gesteuerte Punktion der V. jugularis interna im Vergleich zur blinden Punktion mit weniger Komplikationen einhergeht (Hind et al., 2003; Rabindranath et al., 2011). Dank der Sonographie (Echtzeit oder Doppler) kann die lateral gelegene V. jugularis interna genau lokalisiert werden. Die Punktion der V. jugularis interna zur Anlage eines zentralen Venenkatheters in der Intensivmedizin gehört mittlerweile zur Routine.
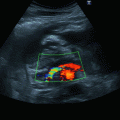
Die Detektion von V. jugularis interna und A. carotis erfolgt mittels B‑Bild und Doppler-Verfahren in beiden Ebenen. Auch ohne Anwendung der Dopplerfunktion können V. jugularis interna und A. carotis durch leichte Kompression einfach differenziert werden.
23.1.2 Indikationen
Indikationen sind:
hämodynamisches Monitoring: ZVD, PICCO-System (pulse index contour cardiac output), zentralvenöse Sauerstoff-Sättigung,
therapeutisch: Verabreichung venenreizender Substanzen, Katecholamintherapie, parenterale Ernährung mit hochosmolaren Lösungen, Dialysetherapie (dicklumige Shaldon-Katheter oder High-flow-Katheter), Volumenmangelschock (dicklumige Venenkatheter, Shaldon-Katheter),
keine suffizienten peripheren Venenverhältnisse bei notwendiger i.v.‑Therapie (◘ Tab. 23.1).
Tab. 23.1
Durchflussraten von venösen Zugängen
Periphervenöse Venenverweilkanülen
Zentralvenöse Venenkatheter (ZVK )
0,9 mm (blau, 22 Gauge): 36 ml/min
ZVK: etwa 80 ml/min
1,1 mm (rosa, 20 Gauge): 61 ml/min
Shaldon-Katheter: über 1000 ml/min
1,3 mm (grün, 18 Gauge): 96 ml/min
1,5 mm (weiß, 17 Gauge): 125 ml/min
1,7 mm (grau, 16 Gauge): 195 ml/min
2,2 mm (orange, 14 Gauge): 343 ml/min
0,9 mm (blau, 22 Gauge): 36 ml/min
ZVK: etwa 80 ml/min
1,1 mm (rosa, 20 Gauge): 61 ml/min
Shaldon-Katheter: über 1000 ml/min
1,3 mm (grün, 18 Gauge): 96 ml/min
1,5 mm (weiß, 17 Gauge): 125 ml/min
1,7 mm (grau, 16 Gauge): 195 ml/min
2,2 mm (orange, 14 Gauge): 343 ml/min
23.1.3 Vorbereitung
Die Vorbereitung umfasst:
Patientenaufklärung bei wachen, nicht bewusstlosen Patienten (Komplikationen).
Vorstellung des Personals: Arzt und Pflegekraft.
Labor: Gerinnungsparameter (Quick >50 %, Thrombozyten >20.000/µl), Hb‑Wert.
Monitoring: EKG, Blutdruck, periphere Sauerstoffsättigung.
Händedesinfektion, Mundschutz, Kopfhaube, Kittel und sterile Handschuhe.
Material zur Punktion: Venenkatheter-Punktionsset (Punktionsnadel, Seldingerdraht, Skalpell, Dilatator und ein‑/mehrlumiger Plastik-Venenverweilkatheter), Abdeck‑/Lochtücher (steril), sterile Handschuhe und Kompressen, Desinfektionsmittel, BGA‑Röhrchen (zur Kontrolle), Nahtmaterial, Schere, Pinzette, Fadenhalter, steriles Pflaster, NaCl 0,9 % und 10‑ml‑Spritzen.
Material speziell für die ultraschallgesteuerte Punktion: Ultraschallgel-Applikation in die sterile Umhüllung für den Schallkopf. Danach wird der Schallkopf in die Umhüllung eingetaucht und der lange Anteil der Umhüllung über den Schallkopf gestülpt.
23.1.4 Durchführung der Punktion der V. jugularis interna
Die Punktion wird wie folgt durchgeführt:
Bereitstellung der Utensilien.
Lokalanästhesie um die Punktionsstelle bei bewusstseinsklaren, wachen Patienten.
PEEP-Reduktion bei beatmeten Patienten (sonst erhöhte Gefahr für Pneumothorax).
Punktion in Seldingertechnik (benannt nach dem schwedischen Radiologen Sven Seldinger, geb. 1921, Verfahren der retrograden Gefäßkatheterisierung): Punktion der Vene unter Aspiration, BGA‑Kontrolle bei nicht eindeutiger Venenpunktion und ungenügender Oxygenierung (fragliche Arterienpunktion), Einführen und Vorschieben des Seldingerdrahts über die Punktionskanüle (EKG‑Beobachtung: Induktion von Arrhythmien bei Myokardstimulation, Draht-Rückzug), Entfernen der Punktionskanüle, Stichinzision ca. 0,5 cm mittels Skalpell (11er), Kompression der Punktionsstelle mittels Kompresse, Dilatation mittels Dilatator unter drehenden Bewegungen, Einführen und Platzieren des ZVK über den Führungsdraht, Entfernung des Seldingerdrahts, alle Schenkel des ZVK mit NaCl 0,9 % aspirieren und durchspülen, Anschluss an das ZVD‑System, Fixierung des Venenkatheters mittels Naht.
Patientenlagerung: Kopf-Tieflagerung (Trendelenburg-Lagerung : adäquate Venenfüllung, Verhinderung von Luftembolien), leichte Kopfdrehung zur Gegenseite.
Punktionsort/Auffinden: Palpation mit der nicht punktierenden Hand A. carotis (medial) und V. jugularis interna (lateral), zwischen Caput sternale und Caput claviculare des M. sternocleidomastoideus.
Häufige Punktionsstelle: Möglichst rechts, da die Pleuraspitze tiefer steht und der Katheterverlauf einer fast geraden Linie entspricht und zudem der Ductus thoracicus nicht im Wege ist.
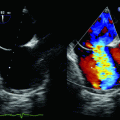
Sonographische Darstellung von V. jugularis interna und A. carotis im Quer- und ggf. Längsschnitt (◘ Abb. 23.4, ◘ Abb. 23.5, ◘ Abb. 23.6).

Abb. 23.4
Position des Linearschallkopfes im Querschnitt (3–4 Querfinger oberhalb des Krikoid)

Abb. 23.5
B‑Bild: V. jugularis interna (lateral) und A. carotis communis (medial) ohne Kompression

Abb. 23.6
B‑Bild: V. jugularis interna (lateral) und A. carotis communis (medial) mit Kompression
Palpation und Fixierung der A. carotis nach medial.
Punktion lateral im Dreieck zwischen den Köpfen des M. sternocleidomastoideus unter sonographischer Sicht (meist 1–2 cm oberhalb des Schallkopfs.
Im Sonogramm erkennt man eine Kompression des umliegenden Gewebes und der V. jugularis interna sowie die Kanüle (bzw. Schatten der Kanüle).
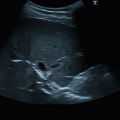
Nach erfolgreicher Punktion wird der Seldingerdraht über die Kanüle vorgeschoben, hier noch einmal sonographische Lagekontrolle des Drahts in der V. jugularis interna (◘ Abb. 23.7, ◘ Abb. 23.8). Danach kann der Schallkopf bei Seite gelegt werden.

Abb. 23.7
Venenpunktion und Vorschieben des Seldingerdrahts

Abb. 23.8
B‑Bild: sonographische Lagekontrolle des Seldingerdrahts in der V. jugularis interna
Anwendung der Seldingertechnik (s. oben, ◘ Abb. 23.9, ◘ Abb. 23.10, ◘ Abb. 23.11).

Abb. 23.9
Stichinzision mittels Skalpell und anschließende Dilatation mittels Dilatator

Abb. 23.10
Vorschieben des ZVK (bis ca. 18 cm)

Abb. 23.11
Entfernung des Seldingerdrahts und Fixierung des Venenkatheters mittels Naht
Katheterlage: bis oberhalb des rechten Vorhofs (Röntgen), d. h. bis ca. 15–18 cm (rechts) bzw. 20–25 cm (links) vorschieben.
23.1.5 Nachsorge
Zur Nachsorge gehören:
Verband anlegen mit Sicherheitsschleife (dünnes Pflaster).
Lagekontrolle: Röntgenkontrolle (Ausschluss von Fehllage, Pneumothorax) und laborchemisch (BGA, Ausschluss arterieller Fehlpunktion). Im Notfall reicht eine BGA‑Kontrolle aus, sodass der ZVK umgehend genutzt (befahren) werden kann.
Spitze und infektiöse Materialien speziell entsorgen (Infektionsgefahr).
Dokumentation in Patienten‑/Pflegekurve.
23.2 Ultraschallunterstützte Aszitespunktion
Guido Michels, Natalie Jaspers
23.2.1 Allgemeines
Die Aszitespunktion in der Notfallsituation geschieht eher zweitrangig, dennoch sollte frühzeitig bei bestimmten Situationen eine Aszitespunktion durchgeführt werden, um schwerwiegende Komplikationen zu vermeiden (◘ Tab. 23.2, ◘ Abb. 23.12, ◘ Abb. 23.13).
Tab. 23.2
Ursachen für Aszites
Aszites Hauptformen | Krankheitsbilder |
|---|---|
Hepatisch (75 %) | Leberzirrhose Budd-Chiari-Syndrom akute Hepatopathie Lebermalignom |
Kardial | Rechtsherzinsuffizienz globale Pumpfunktionsstörung Perikarditis constrictiva |
Entzündlich | Spontan bakterielle Peritonitis sekundäre bakterielle Peritonitis Tuberkulose |
Maligne | Peritonealkarzinose |
Sonstiges | Pankreatitis nephrotisches Syndrom Niereninsuffizienz exsudative Enteropathie Eiweißarmut biliäre Ursachen (z. B. Gallefistel postoperativ) chylöser Aszites (nach Bauchoperationen) Uroperitoneum (nach urologischen Eingriffen) |
Hepatisch (75 %) | Leberzirrhose Budd-Chiari-Syndrom akute Hepatopathie Lebermalignom |
Kardial | Rechtsherzinsuffizienz globale Pumpfunktionsstörung Perikarditis constrictiva |
Entzündlich | Spontan bakterielle Peritonitis sekundäre bakterielle Peritonitis Tuberkulose |
Maligne | Peritonealkarzinose |
Sonstiges | Pankreatitis nephrotisches Syndrom Niereninsuffizienz exsudative Enteropathie Eiweißarmut biliäre Ursachen (z. B. Gallefistel postoperativ) chylöser Aszites (nach Bauchoperationen) Uroperitoneum (nach urologischen Eingriffen) |

Abb. 23.12
Baucheingeweide, Ansicht von frontal. Aus Tillmann (2009) Atlas der Anatomie. Springer, Heidelberg

Abb. 23.13
Peritoneum. Aus Tillmann (2009) Atlas der Anatomie. Springer, Heidelberg
Bei neuaufgetretenem Aszites bei Leberzirrhose sollte immer eine Pfortaderthrombose ausgeschlossen werden. Bei akutem Abdomen mit sonographischem Nachweis von Flüssigkeit ist häufig die Punktion zur differenzialdiagnostischen Abklärung Blut versus Aszites notwendig. Bei akuter/frischer intraabdomineller Blutung sind der periphere und intraadominelle Hb‑Wert meist identisch, sodass ein schnelles Handeln erforderlich ist.
Bei therapeutischer Parazentese ist die Komplikationsrate gering erhöht:
protrahierter Austritt von Aszites aus dem Punktionsloch (häufigste Komplikation, ca. 5 %),
Blutungen (in die Bauchdecke oder nach intraperitoneal, maximal 0,19–1 %),
Infektion des Zugangsweges, ggf. mit Ausbildung eines Bauchwandabszesses,
Verletzung von Darmstrukturen mit Peritonitis.
23.2.2 Indikationen
Indikationen sind:
diagnostische Abklärung: Ursachenfindung des Aszites, z. B. Abklärung einer spontan bakteriellen Peritonitis oder Blutung im Bauch,
therapeutische Punktion: Entlastungspunktion bei bekannter Leberzirrhose oder Rechtsherzinsuffizienz oder Peritonealkarzinose.
Relative Kontraindikationen sind die disseminierte intravasale Koagulopathie (DIC) bzw. das Fehlen eines adäquaten Zugangsweges.
Es gibt keine absoluten Kontraindikationen!
23.2.3 Vorbereitung
Die Vorbereitung umfasst:
Patientenaufklärung (Schmerzen, Blutung, Hämatom, Infektion, Organverletzung, Postparazentese-Kreislaufdysfunktion),
nur bei Thrombozytopenie <20.000/µl und/oder Quick <20 % (INR >2,5) ggf. Gabe von Thrombozyten und/oder Gerinnungsfaktoren,
Lokalanästhetika.
23.2.4 Durchführung
Die Punktion wird wie folgt durchgeführt:
Lagerung: Rückenlage mit leichter Oberkörperhochlagerung.
Sonographische Überprüfung der Punktionsorte (◘ Abb. 23.14):

Abb. 23.14
Bestimmung der optimalen Punktionsstelle mit Ultraschall
kaudale, laterale Abdominal-Quadranten,
Punktionsort: meistens linker Unterbauch (Nachteil rechter Unterbauch: ggf. geblähtes Zoekum oder Appendizitis-Narbe mit erhöhter Gefahr der Darmperforation), möglichst lateral der epigastrischen Gefäße (◘ Abb. 23.15).

Abb. 23.15
Ultraschallbild: sehr viel echofreier Aszites, Seeanemonenphänomen der Dünndarmschlingen
Nach genauer Ortung der optimalen Punktionsstelle sollte diese direkt oder per Fadenkreuz markiert werden.
Cave: Vermeidung der Punktion der Vasa epigastricae inferiores.
Utensilien: sterile Abdecktücher (Lochtuch), sterile Handschuhe, 10‑ml‑Spritzen, sterile Kompressen, Lokalanästhetikum, Punktionsnadel/Venenverweilkanüle, spezielle Aszitespunktionssets, ggf. Pigtail-Katheter mit Seldingerdraht, Skalpell, Dilatator und Nahtmaterial.
Stay updated, free articles. Join our Telegram channel

Full access? Get Clinical Tree